La diffusione del diabete mellito sta assumendo in tutto il mondo proporzioni preoccupanti, soprattutto se rapportata alla concreta possibilità di un notevole incremento dell’incidenza delle complicanze cardiovascolari legate alla malattia stessa1. Tutto ciò ha un notevole impatto sotto il profilo sociale, assistenziale ed economico2. Le raccomandazioni e le linee guida delle maggiori Società Scientifiche diabetologiche, nonché della Organizzazione Mondiale della Sanità, sottolineano l’importanza di effettuare specifici programmi di prevenzione del diabete, soprattutto di tipo 23,4, volti all’identificazione delle categorie di soggetti più a rischio per la successiva attuazione di interventi, per lo più sulle abitudini di vita, che possano prevenire o ritardare la comparsa della malattia. Una delle categorie maggiormente a rischio, riconosciuta anche dalle ultime linee guida dell’American Heart Association5, è sicuramente rappresentata dalle donne che hanno avuto diagnosi di diabete gestazionale. Il diabete mellito gestazionale (Gestational Diabetes Mellitus - GDM) è attualmente definito come una intolleranza ai carboidrati con inizio o prima identificazione durante la gravidanza6. Una recente revisione sistematica ha evidenziato quanto sia eterogenea la prevalenza del GDM in Europa7; esistono infatti divergenze in termini di consenso sulla modalità di screening, sui limiti glicemici diagnostici di GDM e sulla valenza di uno screening universale o selettivo. La prevalenza più spesso riportata tuttavia si attesta tra il 2 e il 6%. Se in Italia i dati riferibili all’anno 2003 documentavano una prevalenza del GDM pari al 7%8, gli ultimi dati disponibili, conseguenti all’applicazione dei nuovi criteri diagnostici9, attestano una prevalenza pari a circa l’11%10,11. Il GDM rappresenta una condizione patologica pericolosa per la madre e per il feto, sia nel corso della gravidanza che al momento del parto. Le donne affette da GDM hanno infatti un aumentato rischio di eventi ostetrici avversi e di esiti neonatali sfavorevoli rispetto alle donne con gravidanza fisiologica12. Le evidenze più recenti sottolineano l’importanza di una identificazione precoce del GDM e del suo conseguente trattamento al fine di rendere favorevoli gli outcomes materno-fetali13-15.
Il diabete gestazionale: rischi e complicanze
Diabete di tipo 2 Le donne affette da GDM presentano un rischio più elevato di sviluppo di diabete di tipo 2 e di sindrome metabolica nonché di patologie cardiovascolari negli anni successivi alla gravidanza. Una metanalisi di 20 studi, che ha analizzato complessivamente 675.455 donne16, ha dimostrato che le donne con pregressa diagnosi di GDM hanno un rischio aumentato di 7 volte di sviluppare in futuro il diabete di tipo 2 rispetto alle donne con gravidanza normoglicemica. Allo stesso modo, uno studio danese ha evidenziato un aumento di incidenza di sindrome metabolica in donne con pregresso GDM rispetto alla popolazione generale17.
Le donne affette da GDM presentano un rischio più elevato di sviluppo di diabete di tipo 2 e di sindrome metabolica nonché di patologie cardiovascolari negli anni successivi alla gravidanza. Una metanalisi di 20 studi, che ha analizzato complessivamente 675.455 donne16, ha dimostrato che le donne con pregressa diagnosi di GDM hanno un rischio aumentato di 7 volte di sviluppare in futuro il diabete di tipo 2 rispetto alle donne con gravidanza normoglicemica. Allo stesso modo, uno studio danese ha evidenziato un aumento di incidenza di sindrome metabolica in donne con pregresso GDM rispetto alla popolazione generale17.
Patologie cardiovascolari Per ciò che riguarda l’associazione tra il pregresso GDM e patologia cardiovascolare, diverse sono le evidenze scientifiche che descrivono alterazioni a vario livello dell’apparato cardiovascolare in donne con pregresso GDM, sottolineandone la necessità di una precoce ed attenta diagnosi. Un aumentato spessore medio-intimale carotideo, di per sé marker di aterosclerosi preclinica, è stato evidenziato a soli 2 anni dal parto in una popolazione di donne con pregresso GDM rispetto ad un gruppo di donne sane18. Essendo la disfunzione vascolare un fattore di rischio indipendente per lo sviluppo di patologie cardiovascolari19, è rilevante notare come sia stata riportata una diminuita vasodilatazione endotelio-dipendente in donne con pregresso GDM rispetto a donne con gravidanza non complicata20. Uno studio americano su donne con pregresso GDM ha indagato lo stato infiammatorio a livello subclinico mostrando aumentati livelli di PCR, PAI-1 e IL-6, significativi predittori indipendenti di sviluppo futuro di patologie cardiovascolari, e diminuiti livelli di adiponectina, un peptide con proprietà antiinfiammatorie associato a ridotto rischio di tali eventi21. Nello stesso studio si evincevano differenze significative nei livelli di resistenza vascolare periferica, risultando questi ultimi più elevati in donne con pregresso GDM22.  Le donne con intolleranza glucidica in gravidanza hanno inoltre una aumentata, seppur subclinica, partecipazione diastolica attiva rispetto alle donne normotolleranti23. Tale alterazione si associava ad aumentati livelli di insulinoresistenza. Diversi markers surrogati di aumentato rischio cardiovascolare, quali i marcatori di disfunzione endoteliale (VCAM-1, ICAM-1, E-selectin) e la osteoprotegerina, sono risultati in concentrazione più elevata in donne con pregresso GDM22. Diversi sono poi gli studi su popolazione che hanno indagato la correlazione tra rischio di sviluppo di patologie cardiovascolari e pregresso GDM. Uno studio canadese effettuato su databases amministrativi ha evidenziato nelle giovani donne con pregresso GDM un eccesso di rischio per patologie cardiovascolari rispetto alle donne senza pregresso GDM, attribuendo tale aumento di rischio al successivo sviluppo di diabete di tipo 224. Un gruppo di ricercatori neozelandesi ha evidenziato in donne con pregresso GDM un rischio aumentato di patologie cardiovascolari ed un tasso di ospedalizzazione per tali patolgie pari al 2,26% della popolazione esaminata dopo un periodo di follow-up di 20 anni25. Infine, uno studio prospettico su oltre 3.000 donne ha studiato l’associazione tra pregresso GDM e rischio cardiovascolare basato sul Framingham score e, a distanza di 18 anni dalla gravidanza, il pregresso GDM risultava indipendentemente associato ad un eccesso di rischio di eventi cardiovascolari26.
Le donne con intolleranza glucidica in gravidanza hanno inoltre una aumentata, seppur subclinica, partecipazione diastolica attiva rispetto alle donne normotolleranti23. Tale alterazione si associava ad aumentati livelli di insulinoresistenza. Diversi markers surrogati di aumentato rischio cardiovascolare, quali i marcatori di disfunzione endoteliale (VCAM-1, ICAM-1, E-selectin) e la osteoprotegerina, sono risultati in concentrazione più elevata in donne con pregresso GDM22. Diversi sono poi gli studi su popolazione che hanno indagato la correlazione tra rischio di sviluppo di patologie cardiovascolari e pregresso GDM. Uno studio canadese effettuato su databases amministrativi ha evidenziato nelle giovani donne con pregresso GDM un eccesso di rischio per patologie cardiovascolari rispetto alle donne senza pregresso GDM, attribuendo tale aumento di rischio al successivo sviluppo di diabete di tipo 224. Un gruppo di ricercatori neozelandesi ha evidenziato in donne con pregresso GDM un rischio aumentato di patologie cardiovascolari ed un tasso di ospedalizzazione per tali patolgie pari al 2,26% della popolazione esaminata dopo un periodo di follow-up di 20 anni25. Infine, uno studio prospettico su oltre 3.000 donne ha studiato l’associazione tra pregresso GDM e rischio cardiovascolare basato sul Framingham score e, a distanza di 18 anni dalla gravidanza, il pregresso GDM risultava indipendentemente associato ad un eccesso di rischio di eventi cardiovascolari26.
Aborto spontaneo Le donne con GDM hanno inoltre un rischio significativamente più alto di aborto spontaneo rispetto alle donne senza GDM27.Il GDM e l’aborto spontaneo condividono alcuni fattori predisponenti che sono anche fattori di rischio comuni per la sindrome metabolica. In effetti, l’insulinoresistenza, la dislipidemia, le alterazioni della coagulazione e l’iperglicemia sono alcuni dei fattori potenzialmente legati sia all’aborto spontaneo che al diabete28.
Obiettivo dello studio
È stato pertanto ipotizzato che, nel contesto di gravidanze complicate da GDM, l’aborto spontaneo possa rappresentare un indicatore di condizioni più severe che possono conferire un aumentato rischio di sviluppo di diabete di tipo 2 e patologie cardiovascolare negli anni successivi alla gravidanza. Tale ipotesi è stata testata mediante uno studio di coorte utilizzando il linkage tra le schede di dimissione ospedaliera, i databases delle prescrizioni farmacologiche ed i registri anagrafici, relativi alla regione Puglia negli anni 2002-2010.
Metodi
L’outcome primario era rappresentato dall’insorgenza di diabete di tipo 2 nel periodo successivo alla gravidanza indice; mentre le ospedalizzazioni per eventi cerebrovascolari, infarto miocardico acuto, vasculopatia periferica, scompenso cardiaco, cardiopatia ischemica costituivano gli outcomes secondari. Dall’intero campione costituito da 2,1 milioni di donne residenti nella regione Puglia, è stato identificato un campione di 267.740 donne con gravidanza normale o con gravidanza esitata in aborto spontaneo grazie all’utilizzo dei relativi codici ICD-9 presenti nelle schede di dimissione ospedaliera. L’intera coorte è stata poi suddivisa in due sottocampioni in base alla presenza di GDM. Attraverso l’applicazione di una tecnica statistica avanzata (propensity score matching), per ogni donna con GDM sono state selezionate 3 donne senza GDM con caratteristiche simili in termini di età e utilizzo di antipertensivi e antitrombotici. In aggiunta, per evitare che vi fossero sbilanciamenti tra i sottogruppi derivanti da differenze in termini di attitudine degli operatori sanitari nell’identificazione e nella gestione terapeutica del GDM, è stato considerato come variabile di matching anche l’appartenenza ad un determinato distretto sanitario. Nell’effettuare i confronti tra le sottopopolazioni studiate sono stati quindi presi in considerazione alcuni fattori confondenti, essenzialmente rappresentati dall’assunzione di farmaci per la prevenzione di condizioni caratterizzate da aumentato rischio cardiovascolare o da disordini ipertensivi esistenti prima o durante la gravidanza. Ciò ha permesso di effettuare confronti tra gruppi simili per rischio di complicanze durante il periodo gestazionale, conferendo più robustezza ai risultati dello studio. I risultati sono stati espressi come numero di eventi per 1000 persone-anno e come Incidence Rate Ratio (IRR) con i rispettivi Intervalli di Confidenza al 95%.
Risultati
Complessivamente sono state identificate 15.404 donne: in particolare, 3.851 donne con gravidanza complicata da GDM e 11.553 senza GDM. Le donne avevano un’età media di 35,7 anni ed erano state seguite per un follow-up mediano di 5,4 (range interquartile 2,9-7,3) anni. Nel corso del periodo di osservazione si sono verificati 674 aborti spontanei: 48 (1,3%) nel gruppo di donne con GDM e 626 (5,4%) nel gruppo di donne senza GDM.
Sviluppo di diabete di tipo 2 La presenza di GDM è risultata associata ad un rischio di sviluppare diabete di tipo 2 di 26 volte aumentato rispetto alle donne senza GDM (tabella 1). Tra le donne con GDM e gravidanza esitata in aborto spontaneo il rischio di sviluppare diabete era marcatamente elevato, essendo il tasso di incidenza circa doppio (IR=115) rispetto a quello delle donne con GDM e gravidanza a termine (IR=54). Tra le donne con GDM l’incidenza di diabete diminuiva progressivamente con l’età, raggiungendo il massimo nelle donne con età inferiore ai 30 anni.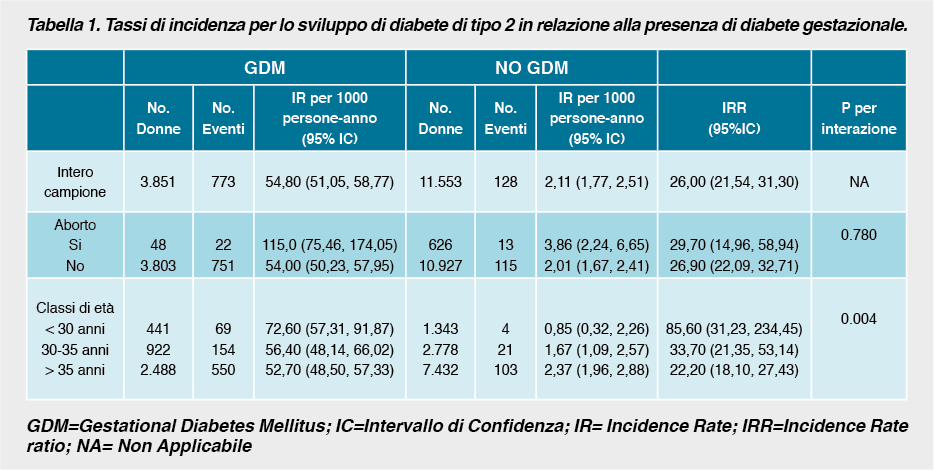
La figura 1 riporta l’incidenza cumulativa di insorgenza di diabete in base alla presenza di GDM e di aborto spontaneo. Rispetto alle donne con gravidanza normale, il rischio di diabete era 21,7 volte più alto per le donne con GDM e 46,9 volte più alto per le donne con simultanea presenza di GDM e aborto spontaneo nella medesima gravidanza. Una storia solo di aborto spontaneo, senza la presenza di GDM, era in grado di aumentare il rischio di diabete, quasi raddoppiandolo.
Sviluppo di patologie cardiovascolari Durante tutto il periodo di follow-up sono stati registrati 76 episodi di ospedalizzazione per eventi cardiovascolari. La presenza di GDM era associata ad un rischio più che doppio di sviluppare eventi cardiovascolari rispetto alle donne senza GDM (tabella 2).In particolare la diagnosi di GDM era associata ad un eccesso di rischio per scompenso cardiaco (IRR=3,34; IC95% 1,36-8,23), vasculopatia periferica (IRR=5,84 ; IC95% 2,26-15,06) e cardiopatia ischemica (IRR=4,54; IC95% 1,88-10,96).
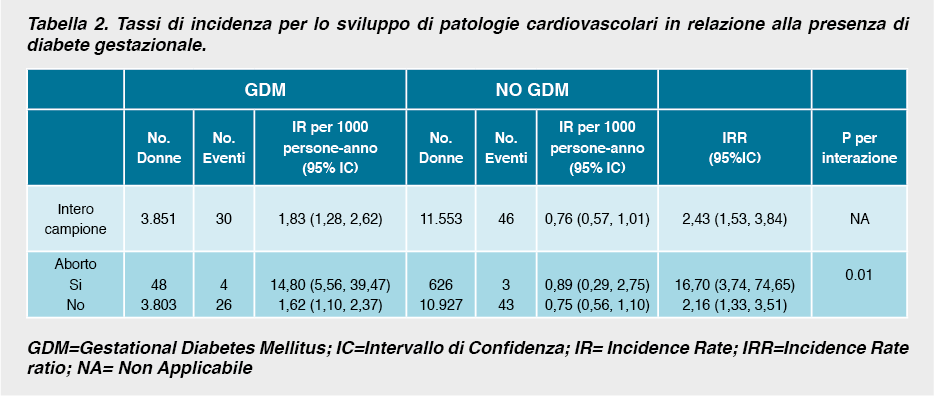
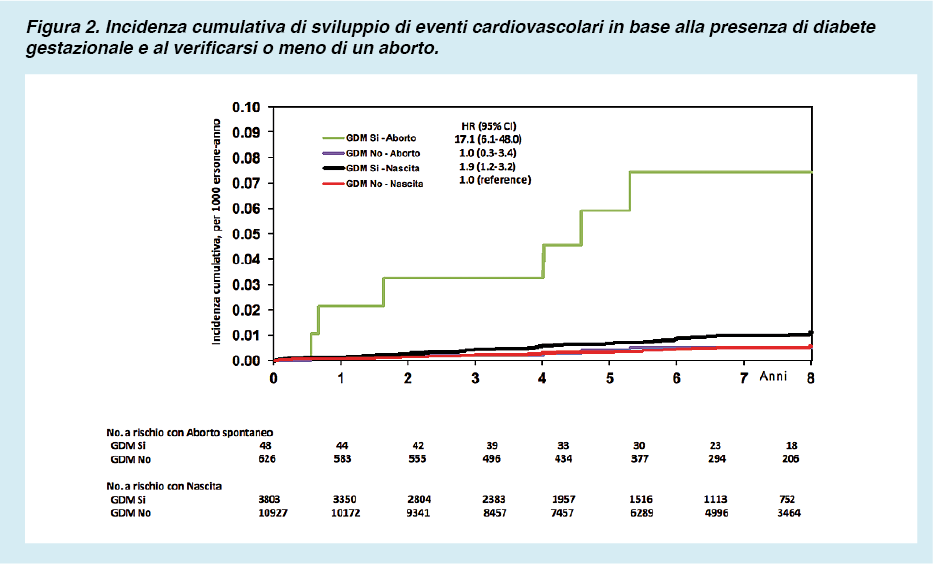 Un eccesso di rischio, seppur non statisticamente significativo, è stato riscontrato anche per eventi cerebrovascolari (IRR= 1,98; IC95% 0,84-4,67); mentre non è stato evidenziato alcun eccesso di infarto del miocardio (IRR= 0,99; IC95% 0,33-2,98). La concomitante presenza di GDM e aborto spontaneo era in grado di aumentare il rischio di eventi cardiovascolari, mentre una storia di aborto spontaneo in assenza di GDM non ne aumentava il rischio. La figura 2 riporta l’incidenza cumulativa di ospedalizzazioni per eventi cardiovascolari in base alla presenza di GDM e aborto spontaneo. Rispetto alle donne con gravidanza normale, il rischio di ospedalizzazioni per eventi cardiovascolari era circa doppio per le donne con GDM e gravidanza esitata a termine e 17 volte più alto per le donne con simultanea presenza di GDM e aborto nella medesima gravidanza.
Un eccesso di rischio, seppur non statisticamente significativo, è stato riscontrato anche per eventi cerebrovascolari (IRR= 1,98; IC95% 0,84-4,67); mentre non è stato evidenziato alcun eccesso di infarto del miocardio (IRR= 0,99; IC95% 0,33-2,98). La concomitante presenza di GDM e aborto spontaneo era in grado di aumentare il rischio di eventi cardiovascolari, mentre una storia di aborto spontaneo in assenza di GDM non ne aumentava il rischio. La figura 2 riporta l’incidenza cumulativa di ospedalizzazioni per eventi cardiovascolari in base alla presenza di GDM e aborto spontaneo. Rispetto alle donne con gravidanza normale, il rischio di ospedalizzazioni per eventi cardiovascolari era circa doppio per le donne con GDM e gravidanza esitata a termine e 17 volte più alto per le donne con simultanea presenza di GDM e aborto nella medesima gravidanza.
Discussione
Lo studio conferma come il rischio di diabete di tipo 2 e di patologie cardiovascolare sia alto in donne con pregresso GDM. Inoltre, i risultati del nostro studio sono particolarmente importanti perché forniscono utili informazioni sulla caratterizzazione di donne a maggiore rischio di sviluppare sia patologie cardiovascolari sia diabete mellito dopo la gravidanza complicata da GDM. La concomitante presenza di GDM e di aborto spontaneo nel contesto della medesima gravidanza conferisce alle donne che si trovano in questa situazione un rischio particolarmente alto di sviluppo di patologie cardiovascolari. Al di là delle considerazioni fisiopatologiche che ne stanno alla base, aborto spontaneo e GDM sono due stati patologici a forte rischio. Le auspicabili conseguenze della pubblicazione dello studio sono anzitutto la sua più ampia diffusione in contesti medico-scientifici e conseguentemente il recepimento dei suoi contenuti in termini applicativi pratici. Gli operatori sanitari dovrebbero acquisire maggiore consapevolezza dei rischi a lungo termine del GDM e rafforzare i loro interventi di raccomandazione rivolti alle donne e ai loro familiari. Sensibilizzare ed informare le donne con pregresso GDM dovrebbe costituire un atto medico standard, atto ulteriormente valorizzato e raccomandato dai rischi recentemente emersi. Alla luce di questi dati poco rassicuranti, risulta necessario uno sforzo condiviso che sia bidirezionalmente orientato alla ideazione ed all’implementazione di azioni di prevenzione, da una lato, e alla definizione di validi ed efficaci percorsi diagnostico-terapeutici, dall’altro. Dovrebbe inoltre essere motivo di riflessione da parte di operatori sanitari, società scientifiche ed istituzioni sanitarie la percentuale estremamente bassa di donne con pregresso diabete gestazionale che attendono di effettuare una rivalutazione dello stato glucidico nel periodo successivo alla gravidanza29 nonostante la presenza di specifiche raccomandazioni ad eseguire tali controlli3. Proprio in tale ottica stanno ultimamente emergendo iniziative di sensibilizzazione promosse da alcuni sistemi sanitari europei ed alcune esperienze che utilizzano strumenti di telemedicina quali mezzi di reminder. Di notevole interesse risulta un recente trial disegnato con lo scopo di comprendere meglio quali siano le motivazioni e le difficoltà della mancata esecuzione di controlli successivi alla gravidanza riscontrate dalle donne con GDM. La sfida più interessante per il sistema sanitario nazionale ed ancor più per quelli regionali è tuttavia la formulazione di completi ed efficaci percorsi diagnosticoterapeutici assistenziali che tengano in considerazione anche il periodo di follow-up. La diagnosi e la terapia del GDM durante la gravidanza risulta fondamentale, nondimeno altrettanto fondamentale è la valutazione della donna successivamente al termine della gravidanza stessa, sia essa esitata in parto a termine sia soprattutto se complicata da aborto spontaneo.
Alla luce di questi dati poco rassicuranti, risulta necessario uno sforzo condiviso che sia bidirezionalmente orientato alla ideazione ed all’implementazione di azioni di prevenzione, da una lato, e alla definizione di validi ed efficaci percorsi diagnostico-terapeutici, dall’altro. Dovrebbe inoltre essere motivo di riflessione da parte di operatori sanitari, società scientifiche ed istituzioni sanitarie la percentuale estremamente bassa di donne con pregresso diabete gestazionale che attendono di effettuare una rivalutazione dello stato glucidico nel periodo successivo alla gravidanza29 nonostante la presenza di specifiche raccomandazioni ad eseguire tali controlli3. Proprio in tale ottica stanno ultimamente emergendo iniziative di sensibilizzazione promosse da alcuni sistemi sanitari europei ed alcune esperienze che utilizzano strumenti di telemedicina quali mezzi di reminder. Di notevole interesse risulta un recente trial disegnato con lo scopo di comprendere meglio quali siano le motivazioni e le difficoltà della mancata esecuzione di controlli successivi alla gravidanza riscontrate dalle donne con GDM. La sfida più interessante per il sistema sanitario nazionale ed ancor più per quelli regionali è tuttavia la formulazione di completi ed efficaci percorsi diagnosticoterapeutici assistenziali che tengano in considerazione anche il periodo di follow-up. La diagnosi e la terapia del GDM durante la gravidanza risulta fondamentale, nondimeno altrettanto fondamentale è la valutazione della donna successivamente al termine della gravidanza stessa, sia essa esitata in parto a termine sia soprattutto se complicata da aborto spontaneo.
1. Whiting DR, Guariguata L, Weil C, Shaw J. IDF diabetes atlas: global estimates of the prevalence of diabetes for 2011 and 2030. Diabetes Res Clin Pract 2011; 94:311-21.
2. ADA. Economic costs of diabetes in the U.S. in 2012. Diabetes Care 2013; 36:1033-46.
3. ADA. Standards of medical care in diabetes 2014. Diabetes Care 2014; 37:S14-S80.
4. Canadian Diabetes Association. Clinical Practice Guidelines Expert Committee. Reducing the risk of developing diabetes. Can J Diabetes 2013; 37:S16-S19.
5. Mosca L et al. Effectiveness-based guidelines for the prevention of cardiovascular disease in women-2011 update: a guideline from the American Heart Association. Circulation 2011; 123:1243-62.
6. Metzger BE, Coustan DR, eds. Proceedings of the Fourth International Workshop—conference on gestational diabetes mellitus. Diabetes Care 1998; 21:B1-B167.
7. Buckley BS et al. Gestational diabetes mellitus in Europe: prevalence, current screening practice and barriers to screening. A review. Diabet Med 2012; 29:844-54.
8. Lapolla A, Dalfra MG, Lencioni C, Di Cianni G. Epidemiology of diabetes in pregnancy: a review of Italian data. Diabetes Nutr Metab 2004; 17:358-67.
9. Linea guida Gravidanza fisiologica, Sistema nazionale per le linee guida dell’Istituto Superiore di Sanità. Disponibile sul sito: http://www.snlg-iss.it/cms/files/LG_Gravidanza.pdf [consultato il 02/12/2014].
10. Corrado F et al. Italian risk factor-based screening for gestational diabetes. J Matern Fetal Neonatal Med 2014; 27:1445-8.
11. Lacaria E et al. Selective screening for GDM in Italy: application and effectiveness of National Guidelines. J Matern Fetal Neonatal Med 2014; 17:1-3.
12. Casey BM, Lucas MJ, Mcintire DD, Leveno KJ. Pregnancy outcomes in women with gestational diabetes compared with the general obstetric population. Obstet Gynecol 1997; 90:869-73.
13. Crowther CA et al. Effect of treatment of gestational diabetes mellitus on pregnancy outcomes. N Engl J Med 2005; 24:2477-86.
14. Landon MB et al. A multicenter, randomized trial of treatment for mild gestational diabetes. N Engl J Med 2009; 361:1339-48.
15. Reece EA, Leguizamo´n G, Wiznitzer A. Gestational diabetes: the need for a common ground. Lancet 2009; 373:1789-97.
16. Bellamy L, Casas JP, Hingorani AD, Williams D. Type 2 diabetes mellitus after gestational diabetes: a systematic review and meta-analysis. Lancet 2009; 373:1773-9.
17. Lauenborg J et al. The Prevalence of the Metabolic Syndrome in a Danish Population of Women with Previous Gestational Diabetes Mellitus Is Three-Fold Higher than in the General Population. J Clin Endocrinol Metab 2005; 90:4004-10.
18. Volpe L et al. Early Subclinical Atherosclerosis in Women With Previous Gestational Diabetes Mellitus. Diabetes Care 2008; 31:e32.
19. Weber T, Auer J, O’Rourke MF, et al. Arterial stiffness, wave reflections, and the risk of coronary artery disease. Circulation 2004; 109:184-9.
20. Anastasiou E et al. Impaired endothelium-dependent vasodilatation in women with previous gestational diabetes. Diabetes Care 1998; 21:2111-5.
21. Heitritter SM, Solomon CG, Mitchell GF, et al. Subclinical Inflammation and Vascular Dysfunction in Women with Previous Gestational Diabetes Mellitus. J Clin Endocrinol Metab 2005; 90:3983-8.
22. Vrachnis N et al. Previous Gestational Diabetes Mellitus and Markers of Cardiovascular Risk. International Journal of Endocrinology 2012; 2012:458610.
23. Pintaudi B et al. Cardiac diastolic evaluation in pregnant women with abnormal glucose tolerance: an opportunity to detect the early and subclinical alterations and prevent cardiovascular diseases. J Diabetes Res 2013; 2013:486593.
24. Shah BR, Retnakaran R, Booth GL. Increased Risk of Cardiovascular Disease in Young Women Following Gestational Diabetes Mellitus. Diabetes Care 2008; 31:1668-9.
25. Dawson SI. Glucose tolerance in pregnancy and the longterm risk of cardiovascular disease. Diabetes Res Clin Pract 2009; 85:14-9.
26. Fraser A et al. Associations of Pregnancy Complications with Calculated CVD Risk and Cardiovascular Risk Factors in Middle Age: The Avon Longitudinal Study of Parents and Children. Circulation 2012; 125:1367-80.
27. Rosenstein MG et al. The risk of stillbirth and infant death stratified by gestational age in women with gestational diabetes. Am J Obstet Gynecol 2012; 206:309.e1-7.
28. Oliver-Williams CT, Heydon EE, Smith GC, Wood AM. Miscarriage and future maternal cardiovascular disease: a systematic review and meta-analysis. Heart 2013; 99:1636-44.
29. KimC, Tabaei BP et al. Missed opportunities for type 2 diabetes mellitus screening among women with a history of gestational diabetes mellitus. Am J Public Health 2006; 96:1643-48.
Data di Redazione 10/2014